Liraglutide: somministrazione, benefici e possibili effetti collaterali
La liraglutide è un farmaco che mima l’azione dell’ormone GLP-1, usato per la regolazione del peso e il trattamento di sovrappeso e obesità. Su Serenis offriamo un percorso di gestione del peso con nutrizionista e dietologo.

La liraglutide è un farmaco che mima l’azione dell’ormone GLP-1, usato per la regolazione del peso e il trattamento di sovrappeso e obesità.
Cos'è la liraglutide?
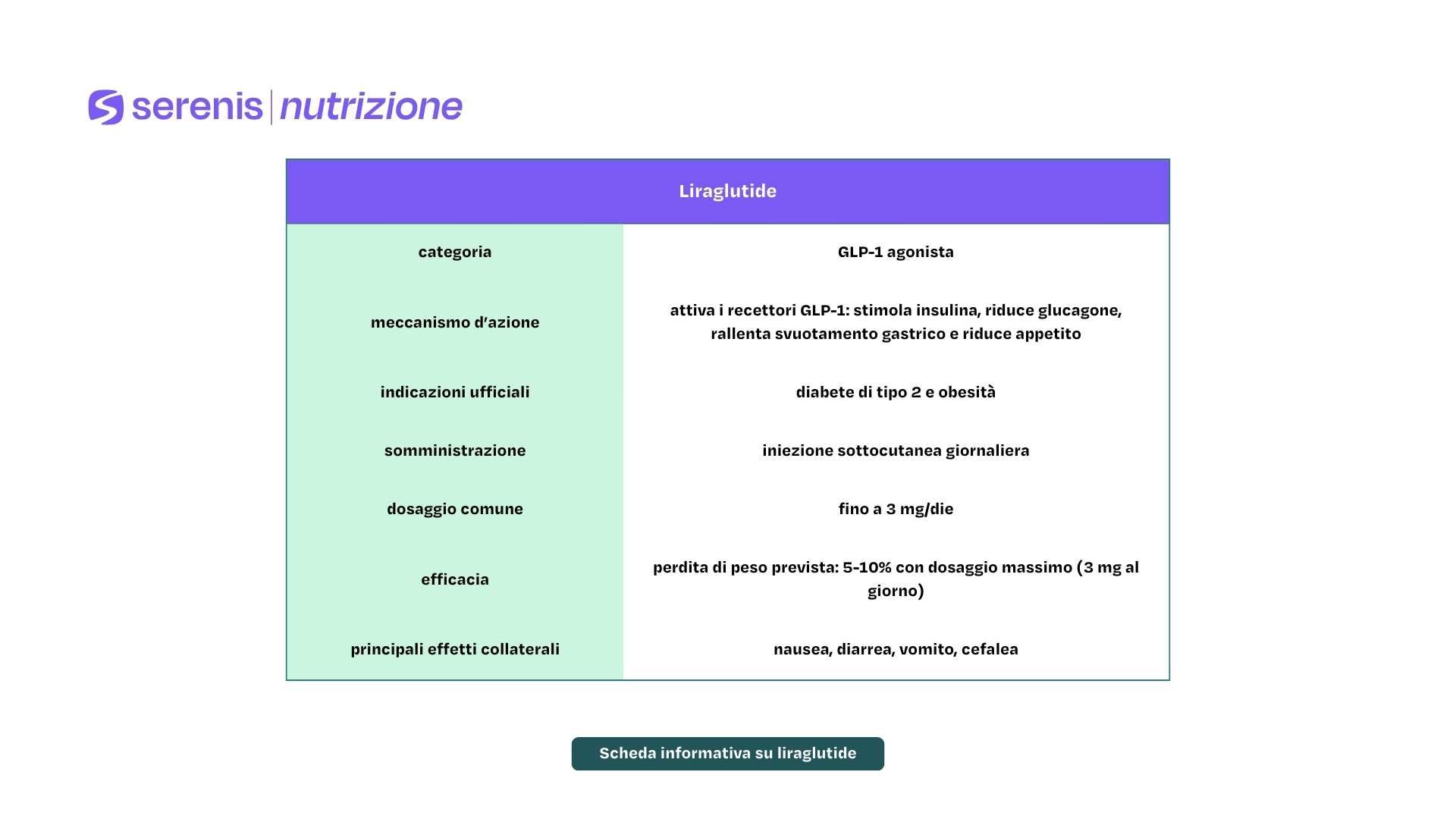
La liraglutide è un agonista del recettore GLP-1 (glucagon-like peptide-1) approvato per la regolazione della glicemia nel diabete di tipo 2 e, con un marchio distinto e dosaggio maggiore, per la gestione dell’obesità/sovrappeso con comorbidità.
È il principio attivo dei seguenti prodotti distinti: Saxenda® (per la gestione del peso) e Victoza® (per il diabete di tipo 2)
Meccanismo d'azione della liraglutide
Appartiene alla classe degli agonisti del recettore GLP-1 (agonisti GLP-1), e agisce stimolando tali recettori in vari tessuti (pancreas, stomaco, sistema nervoso centrale), con conseguenti effetti sulla secrezione insulinica, la produzione di glucagone, lo svuotamento gastrico e la sazietà.
Di conseguenza, la liraglutide è approvata per il trattamento del diabete di tipo 2 (Victoza) unitamente a dieta ed esercizio fisico, e, in una formulazione/dosaggio specifico (Saxenda®), per la gestione dell’obesità o del sovrappeso quando sia presente almeno una comorbidità correlata al peso
La liraglutide per il diabete
La liraglutide è un agonista del recettore del peptide-1 simil-glucagone (GLP-1 RA) indicato come terapia aggiuntiva alla dieta e all’attività fisica nel trattamento del diabete mellito di tipo 2, negli adulti e nei pazienti pediatrici di età ≥ 10 anni, quando il controllo glicemico ottenuto con metformina e/o altri ipoglicemizzanti non è sufficiente.
Il farmaco agisce stimolando in modo glucosio-dipendente la secrezione di insulina dalle cellule β pancreatiche e riducendo la secrezione di glucagone, con conseguente diminuzione dei livelli glicemici. Inoltre, rallenta lo svuotamento gastrico e favorisce il senso di sazietà, contribuendo a una moderata riduzione del peso corporeo.
Uno dei principali vantaggi della liraglutide rispetto ad altri farmaci ipoglicemizzanti è il basso rischio di ipoglicemia, in quanto l’aumento della secrezione insulinica avviene solo in presenza di concentrazioni elevate di glucosio nel sangue. È somministrata una volta al giorno per via sottocutanea, in genere iniziando con 0,6 mg/die per una settimana, per poi passare a 1,2 mg/die; se necessario e tollerato, la dose può essere aumentata fino a 1,8 mg/die.
Dosaggio e somministrazione della liraglutide
La liraglutide si somministra tramite iniezioni sottocutanee, che vengono effettuate utilizzando una penna preriempita.
L'iniezione può essere effettuata nella zona addominale, nella parte alta della coscia o nella parte superiore del braccio.
La frequenza di somministrazione è pari ad una volta al giorno, sempre alla stessa ora, indipendentemente dai pasti. Questo vale sia per l’impiego nel diabete di tipo 2 che per il trattamento del peso.
In entrambi i casi, il dosaggio viene di solito aumentato gradualmente per migliorare la tollerabilità del farmaco e tenere sotto controllo eventuali effetti collaterali.
Nel trattamento del diabete, si parte con 0,6 mg al giorno per una settimana, per poi passare a 1,2 mg e, se necessario, a 1,8 mg. Nella terapia per il controllo del peso, invece, l’aumento del dosaggio prosegue fino a 3 mg al giorno, raggiunti generalmente dopo cinque settimane.

Prescrizione: requisiti e criteri per poter assumere liraglutide
La liraglutide viene in genere prescritta a persone adulte e pazienti pediatrici con diabete di tipo 2, con obesità o con sovrappeso collegato a patologie correlate al peso, quando dieta ed esercizio fisico da soli non sono sufficienti.
Nel caso del diabete, viene solitamente utilizzata in associazione ad altri farmaci antidiabetici. Non è indicata per il trattamento del diabete di tipo 1.
Nel trattamento del peso, invece, la liraglutide è indicata per :
- adulti con un indice di massa corporea (BMI) ≥ 30 kg/m²;
- adulti con un indice di massa corporea (BMI) ≥ 27kg/m² e <30kg/m² se in presenza di condizioni correlate, come prediabiete, diabete di tipo 2, ipertensione arteriosa, dislipidemia o apnea ostruttiva del sonno.
- adolescenti tra i 12 e i 17 anni con obesità diagnosticata dal medico (che solitamente corrisponde ad un BMI ≥ 30kg/m²) e un peso corporeo ≥ 60 kg.
- Bambini i tra i 6 e i 11 anni con obesità diagnosticata dal medico (che solitamente corrisponde ad un BMI ≥ 95°percentile) e un peso corporeo ≥ 45 kg.
Con Serenis Nutrizione potrai iniziare un percorso online per la gestione del peso con un’equipe di medici e nutrizionisti esperti nel trattamento di obesità, sovrappeso e dimagrimento. Dopo aver compilato il questionario e prenotato il primo colloquio gratuito, potrai iniziare sottoscrivendo un abbonamento al costo di 119 euro ogni 4 settimane.
L’approccio integrato con nutrizionista e medico (dietologo o endocrinologo) potrà essere utilizzato solo a determinate condizioni. Il nutrizionista con cui parlerai nel colloquio di orientamento gratuito risponderà a tutti i tuoi dubbi.
Scopri il percorso con un'equipe di medici e nutrizionisti specializzati in obesità, sovrappeso e dimagrimento.
Quanto peso si perde con la liraglutide?.
La liraglutide, agonista del recettore GLP-1, si è dimostrata efficace nel favorire la perdita di peso in adulti con obesità (BMI ≥ 30 kg/m²) o sovrappeso (BMI ≥ 27 kg/m²) associato a comorbidità, quando utilizzata in combinazione con una dieta ipocalorica e un aumento dell’attività fisica.
Negli studi clinici randomizzati, la dose di 3,0 mg/die ha determinato una riduzione media del peso corporeo compresa tra 4 e 6 kg rispetto al placebo, con una maggiore probabilità di ottenere risultati clinicamente significativi. Nella metanalisi più recente (Castro et al., Cureus 2025), la differenza media di perdita di peso rispetto al placebo è risultata pari a –4,6 kg.
Circa il 60–65 % dei pazienti trattati con liraglutide 3 mg ha raggiunto una riduzione ≥ 5 % del peso corporeo iniziale, e 30–35 % ha ottenuto una riduzione ≥ 10 %. Tali risposte precoci — valutate entro le prime 12–16 settimane — rappresentano un importante criterio clinico per decidere la prosecuzione della terapia, come indicato nelle linee guida EMA e NICE.
La liraglutide deve comunque essere considerata un trattamento farmacologico a tutti gli effetti, da impiegare sotto supervisione medica e non come una scorciatoia per un dimagrimento rapido. L’efficacia è strettamente legata alla continuità terapeutica e alla concomitante adozione di modifiche dello stile di vita.
Possibili effetti collaterali della liraglutide
Gli effetti collaterali più frequenti della liraglutide sono nausea, diarrea, vomito. cefalea, stitichezza.
Questi sintomi si manifestano in genere nelle prime settimane di trattamento e tendono a diminuire nel tempo. In alcuni casi, possono provocare disidratazione. È dunque consigliabile aumentare l’assunzione di liquidi.
Altri effetti collaterali comuni includono:
- difficoltà digestive con dolore o fastidio allo stomaco (dispepsia)
- Bocca secca e disgeusia
- Gonfiore addominale e tensione;
- Reflusso gastroesofageo e gastrite
- Eruttazioni frequenti;
- Flatulenza;
- Senso di stanchezza persistente e spossatezza;
- Vertigini e capogiri
- Insonnia
- Aumento della frequenza cardiaca.
- Tachicardia
In pazienti con diabete, l’associazione della liraglutide con insulina o altri antidiabetici può aumentare il rischio di ipoglicemia. In questo caso i sintomi che possono presentarsi sono:
- Sudorazione intensa;
- Senso intenso e improvviso di fame;
- Tremori;
- Senso di confusione;
- Debolezza e/o spossatezza improvvise.
Possono inoltre comparire delle reazioni cutanee nel punto di iniezione, come rossore, gonfiore o prurito.
Effetti più rari, ma gravi e che richiedono immediata attenzione medica comprendono:
- Pancreatite acuta e colecistite, con dolore persistente e intenso nell’area dello stomaco e della schiena;
- Reazioni allergiche, con gonfiore del volto e/o delle labbra e della lingua e difficoltà respiratorie. In questi casi è necessario contattare subito i soccorsi.
Chi assume la liraglutide deve essere seguito dal medico per monitorare eventuali sintomi e valutare eventuali aggiustamenti terapeutici.
Quando non può essere utilizzata?
Liraglutide è sconsigliato a pazienti:
- di età superiore ai 75 anni;
- insufficienza renale grave insufficienza epatica severa
- con gravi problemi allo stomaco (gastroparesi) o malattie infiammatorie intestinali;
- in gravidanza o durante l'allattamento.
- Insufficienza cardica NYHA IV
- Allergia a farmaco o eccipienti
In tutti questi casi, ma anche in presenza di problematiche della tiroide o del pancreas, è fondamentale rivolgersi al proprio medico curante e valutare insieme la situazione.
Prima di iniziare la terapia, in ogni caso, è fondamentale un’attenta valutazione da parte del medico, con un’analisi accurata della storia clinica e delle eventuali comorbidità.
Una cosa importante
Le informazioni che trovi in questo articolo hanno uno scopo divulgativo, e non sostituiscono il parere di un medico. Ogni persona reagisce in modo diverso ai farmaci, e questo vale anche per gli eventuali effetti collaterali.
Per capire cosa è meglio per te, parla con un medico e leggi bene il foglietto illustrativo.
Se non hai trovato la risposta in questo articolo, non esitare a contattare un professionista.
Se dopo aver letto l'articolo ti sono rimasti dei dubbi, puoi consultare il libretto illustrativo della liraglutide.
Farmaci per dimagrire: un confronto per classi
La terapia farmacologica dell’obesità ha compiuto negli ultimi anni un salto qualitativo notevole. Dai farmaci ad azione centrale e dagli inibitori dell’assorbimento si è passati a molecole che agiscono su meccanismi ormonali profondi, modulando appetito e metabolismo.
Nonostante l’efficacia crescente, nessun farmaco può sostituire la terapia comportamentale e nutrizionale, che rimane la base di ogni percorso di riduzione ponderale.
L’approccio più corretto consiste nel selezionare il principio attivo in base al profilo metabolico, alle comorbidità e alla sostenibilità del trattamento.
1. Agonisti incretinici (GLP-1 e GIP)
Principi attivi: Liraglutide, Semaglutide, Tirzepatide
Meccanismo d’azione:
Mimano l’azione degli ormoni intestinali GLP-1 (e nel caso di tirzepatide anche GIP), che regolano la secrezione insulinica, lo svuotamento gastrico e il senso di sazietà. Riducendo l’appetito e migliorando il controllo glicemico, favoriscono la perdita di peso in modo fisiologico.
Efficacia comparativa:
- Liraglutide (Saxenda®): perdita media 6–8% del peso corporeo.
- Semaglutide (Wegovy®): perdita media 12–15% (trial STEP).
- Tirzepatide (Mounjaro®/Zepbound®): fino al 26% (SURMOUNT-1 e SURMOUNT-5).
Effetti collaterali: nausea, vomito, diarrea, stipsi, raramente pancreatite o colelitiasi.
Controindicazioni (EMA/AIFA) con qualche distinzione a seconda della molecola:
- Gravidanza e allattamento
- Ipersensibilità a principio attivo o eccipienti
- Pancreatite acuta o pregressa
- Grave insufficienza epatica o renale
- Malattie gastrointestinali gravi (es. IBD, gastroparesi)
- Età <12 anni
Nota FDA: carcinoma midollare tiroideo e MEN2 citati come boxed warning negli USA, non presenti come controindicazioni nelle schede tecniche europee.
Punti di forza: efficacia elevata, miglioramento del profilo metabolico e cardiovascolare.
Criticità: costo elevato, terapia di lunga durata, somministrazione iniettabile.
Ruolo clinico: prima scelta nei pazienti con obesità associata a diabete, insulino-resistenza o sindrome metabolica.
2. Farmaci antiassorbitivi
Principio attivo: Orlistat (Xenical®, Alli®, Beacita®)
Meccanismo d’azione:
Inibisce le lipasi gastrointestinali riducendo l’assorbimento di circa il 30% dei grassi alimentari.
Efficacia: perdita media 3–5% del peso corporeo, spesso utile nel mantenimento.
Effetti collaterali: steatorrea, urgenza fecale, flatulenza, deficit di vitamine liposolubili (A, D, E, K).
Controindicazioni: sindromi da malassorbimento cronico, colestasi, gravidanza, allattamento.
Punti di forza: profilo di sicurezza cardiovascolare eccellente, azione locale non sistemica.
Limiti: scarsa aderenza per disturbi gastrointestinali; efficacia dipendente da dieta ipolipidica.
Ruolo clinico: opzione “low-risk” o di mantenimento nei pazienti che non tollerano altre classi.
3. Farmaci ad effetto centrale (azione sul SNC)
Principi attivi: Bupropione/Naltrexone (Mysimba®), Fentermina/Topiramato (Qsymia® – non approvato in UE)
Meccanismo d’azione:
Agiscono sui circuiti ipotalamici e dopaminergici della fame e della ricompensa.
- Bupropione/Naltrexone: potenzia la dopamina e la noradrenalina riducendo il craving alimentare.
- Fentermina/Topiramato: combina effetto anoressizzante e modulazione GABAergica (solo USA).
Efficacia: perdita media 5–10% del peso corporeo.
Effetti collaterali: insonnia, ansia, nausea, cefalea, aumento della pressione arteriosa, parestesie.
Controindicazioni:
- Ipertensione arteriosa non controllata
- Epilessia o storia di convulsioni
- Disturbi psichiatrici maggiori
- Gravidanza e allattamento
- Uso concomitante di oppioidi o sospensione recente di alcol/benzodiazepine
Nota regolatoria:
- Mysimba® è approvato in Europa e in Italia.
- Fentermina/Topiramato non è autorizzato in UE.
Ruolo clinico: utile in soggetti con alimentazione compulsiva e craving, previa valutazione psichiatrica e cardiovascolare accurata.
Tabella comparativa per classi farmacologiche
| Classe | Principi attivi (nome commerciale) | Meccanismo d’azione | Perdita media peso | Via di somministrazione | Controindicazioni principali (EMA/AIFA) | Status regolatorio (UE) | Note cliniche |
|---|---|---|---|---|---|---|---|
| Agonisti incretinici (GLP-1/GIP) | Liraglutide (Saxenda®), Semaglutide (Wegovy®), Tirzepatide (Mounjaro®/Zepbound®) | Stimolano recettori incretinici → ↑ sazietà, ↓ appetito, ↑ secrezione insulinica | 8–26% | Iniezione SC (giornaliera o settimanale) | Gravidanza, allattamento, pancreatite, insufficienza epatica/renale grave, patologie GI gravi, età <12 aa | Approvati EMA/AIFA | Classe più efficace; monitoraggio per GI e pancreas |
| Antiassorbitivi | Orlistat (Xenical®, Alli®, Beacita®) | Inibizione lipasi → ↓ assorbimento grassi | 3–5% | Orale (TID con pasti) | Malassorbimento, colestasi, gravidanza, allattamento | Approvato EMA/AIFA | Sicuro, economico, disturbi GI frequenti |
| Centrali (SNC) | Bupropione/Naltrexone (Mysimba®), Fentermina/Topiramato (Qsymia®) | Modulano dopamina, noradrenalina, GABA → ↓ craving e appetito | 5–10% | Orale | Ipertensione non controllata, epilessia, disturbi psichiatrici, gravidanza, uso di oppioidi | Mysimba® approvato EMA/AIFA; Qsymia® solo USA | Efficace nei pazienti con fame compulsiva; richiede valutazione CV e psichiatrica |
Fonti:
- Mashayekhi M, et al. Weight-loss-independent effect of liraglutide on insulin sensitivity. Diabetes Obes Metab. 2024;26(7): doi:10.2337/db23-0356.
- Song J, et al. Predictive factors of response to liraglutide in patients with obesity: improvements in glucolipid metabolism and insulin resistance. Front Endocrinol (Lausanne). 2024;15:1449558. doi:10.3389/fendo.2024.1449558.
- Chowdhary A, et al. Liraglutide improves myocardial perfusion and energetics in patients with type 2 diabetes. J Am Coll Cardiol. 2024;83(14):13012-13022. doi:10.1016/j.jacc.2024.04.064.
- Perämäki R, et al. Effect of 52-week liraglutide treatment on diabetes risk and glycaemic parameters in individuals with obesity. Endocrine Pract. 2025;ahead of print. doi:10.1016/j.eprac.2025.05.012.
- Butt MD, et al. Long-term clinical efficacy of liraglutide for type 2 diabetes: a review. Diabetes Ther. 2024;15(4):1725-1738. doi:10.1007/s13300-024-01540-7.
- Sindre L, et al. Efficacy of liraglutide for weight loss in overweight and obese non-diabetic adults: systematic review and meta-analysis. Obes Rev. 2024;25(8):e13678. doi:10.1111/obr.13678.
- LWW. Is liraglutide safe and effective in elderly obese patients? Medicine (Baltimore). 2025;104(4):e14802. doi:10.1097/MD.0000000000014802.
- Toth PP, et al. GLP-1 receptor agonists (single, dual and triple agonists) for treating type 2 diabetes and obesity. Diabetes Obes Metab. 2024;26(2):208-221. doi:10.1111/dom.16549.
- Anderson JD, et al. Efficacy and safety of liraglutide in pediatric obesity: a review of clinical trial data. Pediatr Obes. 2024;19(1):e13031. doi:10.1002/po.13031.
- Wilding JPH, Batterham RL, Calanna S, Davies M, Van Gaal LF, Lingvay I, et al. Once-weekly semaglutide in adults with overweight or obesity. N Engl J Med. 2021;384(11):989–1002. doi:10.1056/NEJMoa2032183.
- Jastreboff AM, Aronne LJ, Ahmad NN, Wharton S, Connery L, Alves B, et al. Tirzepatide once weekly for the treatment of obesity. N Engl J Med. 2022;387(3):205–216. doi:10.1056/NEJMoa2206038.
- Garvey WT, Birkenfeld AL, Davies MJ, Rubino DM, Ali M, Ghosh A, et al. Two-year effects of tirzepatide versus semaglutide in adults with obesity: SURMOUNT-5 trial. Nat Med. 2024;30(3):512–523. doi:10.1038/s41591-024-03125-x.
- Aronne LJ, Kushner RF, Wadden TA, Fujioka K, Greenway FL, Halpern A, et al. Tirzepatide compared with semaglutide in adults with obesity. N Engl J Med. 2025. doi:10.1056/NEJMoa2416394.
- Pi-Sunyer X, Astrup A, Fujioka K, Greenway F, Halpern A, Krempf M, et al. A randomized, controlled trial of 3.0 mg of liraglutide in weight management. N Engl J Med. 2015;373(1):11–22. doi:10.1056/NEJMoa1411892.
- Astrup A, Rössner S, Van Gaal L, Rissanen A, Niskanen L, Al Hakim M, et al. Effects of liraglutide in the treatment of obesity: a randomized, double-blind, placebo-controlled study. Lancet. 2009;374(9701):1606–1616. doi:10.1016/S0140-6736(09)61375-1.
- Torgerson JS, Hauptman J, Boldrin MN, Sjöström L. Xenical in the prevention of diabetes in obese subjects (XENDOS) study. Diabetes Care. 2004;27(1):155–161. doi:10.2337/diacare.27.1.155.
- Greenway FL, Fujioka K, Plodkowski RA, Mudaliar S, Guttadauria M, Erickson J, et al. Effect of naltrexone plus bupropion on weight loss in overweight and obese adults (COR-I): a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet. 2010;376(9741):595–605. doi:10.1016/S0140-6736(10)60888-4.
- Gadde KM, Allison DB, Ryan DH, Peterson CA, Troupin B, Schwiers ML, et al. Effects of low-dose, controlled-release phentermine plus topiramate on weight and associated comorbidities in overweight and obese adults (CONQUER): a randomized, placebo-controlled, phase 3 trial. Lancet. 2011;377(9774):1341–1352. doi:10.1016/S0140-6736(11)60205-5.
- European Medicines Agency. European public assessment report (EPAR): Wegovy (semaglutide). Updated 2024 [Internet]. Amsterdam: EMA; 2024 [cited 2025 Oct 28]. Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/wegovy
- European Medicines Agency. EPAR: Saxenda (liraglutide). Updated 2024 [Internet]. Amsterdam: EMA; 2024 [cited 2025 Oct 28]. Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/saxenda
- European Medicines Agency. EPAR: Mounjaro (tirzepatide). Updated 2025 [Internet]. Amsterdam: EMA; 2025 [cited 2025 Oct 28]. Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/mounjaro
- European Medicines Agency. EPAR: Mysimba (naltrexone/bupropion). Updated 2024 [Internet]. Amsterdam: EMA; 2024 [cited 2025 Oct 28]. Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/mysimba
- European Medicines Agency. EPAR: Xenical (orlistat). Updated 2024 [Internet]. Amsterdam: EMA; 2024 [cited 2025 Oct 28]. Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/xenical
- Quinapanta Castro NI, Almeida M, Orbea AF, Andrade DN, Flores Carrera J, Yepez Vargas F, Carrasco ML. Efficacy of liraglutide for weight loss in overweight and obese non-diabetic adults: a systematic review and meta-analysis of randomized controlled trials. Cureus. 2025 Apr 17;17(4):e82479. doi:10.7759/cureus.82479. PMID: 40385831; PMCID: PMC12085759
- American Diabetes Association. 8. Pharmacologic approaches to glycemic treatment: Standards of Care in Diabetes—2024. Diabetes Care. 2024;47(Suppl 1):S138–S153. doi:10.2337/dc24-S008.
- Garvey WT, Mechanick JI, Brett EM, Garber AJ, Hurley DL, Jastreboff AM, et al. Obesity algorithm 2024 [Internet]. Denver (CO): Obesity Medicine Association; 2024 [cited 2025 Oct 28]. Available from: https://obesitymedicine.org/resources/obesity-algorithm/