Tiroidite: cos'è, cause, sintomi e come curarla
La tiroidite è un’infiammazione della ghiandola tiroidea, fondamentale per regolare il metabolismo in maniera corretta.

Punti chiave:
- Cos'è la tiroidite: è l'infiammazione della ghiandola tiroidea, che produce ormoni e regola tutti i processi metabolici del corpo. Ne esistono varie forme (la più comune è la tiroidite di Hashimoto) e può causare un eccesso o una carenza nella produzione di ormoni.
- Sintomi della tiroidite: nella fase tireotossica si manifestano tachicardia, ansia, nervosismo e perdita di peso. Nella fase successiva, quella ipotiroidea, i sintomi includono stanchezza persistente, depressione, difficoltà di concentrazione e aumento di peso non giustificato.
- Come si cura? Il trattamento varia in base alla causa e alla fase: in caso di ipotiroidismo, la cura più comune è la somministrazione di ormoni sintetici. Per le forme causate da infezioni batteriche o virali si ricorre invece a farmaci specifici. Una dieta equilibrata può essere di supporto alla terapia.
La tiroidite è un’infiammazione della ghiandola tiroidea, fondamentale per regolare il metabolismo in maniera corretta.
Cos'è la tiroidite?
Con il termine tiroidite intendiamo l'infiammazione della ghiandola tiroidea, o tiroide.
La tiroide è una ghiandola cosiddetta endocrina: si occupa infatti di produrre ormoni, ed è dunque fondamentale per regolare in maniera corretta tutti i processi metabolici del corpo.
“Tiroidite” è in realtà un termine ombrello, che comprende varie forme di questa infiammazione. La più comune è la cosiddetta tiroidite di Hashimoto. Chi è affetto da questa forma è vittima di una condizione autoimmune, in cui il sistema immunitario va ad attaccare per errore la tiroide, danneggiandola e compromettendone il funzionamento.
A prescindere dalla tipologia, l’infiammazione può causare un eccesso o, al contrario, una carenza nella produzione di ormoni. Inoltre, in alcuni casi può essere curata, mentre in altri risulta cronica, e dunque porta ad una compromessa attività della ghiandola e ad una conseguenze minore produzione di ormoni (ipotiroidismo).
Le fasi della tiroidite: tireotossica, ipotiroidea ed eutiroidea
Solitamente, e nelle forme più comuni, la tiroidite si sviluppa in tre fasi:
- Fase tireotossica: la tiroide, all’inizio dell’infiammazione, tende a produrre una quantità eccessiva di ormoni, condizione anche detta ipertiroidismo. Il paziente può sperimentare una sensazione persistente di ansia e nervosismo, tachicardia e perdita di peso involontaria. Può durare da qualche settimana a diversi mesi;
- Fase ipotiroidea: a seguito della fase ipertiroidea, la ghiandola non riesce più a produrre una quantità sufficiente di ormoni. A questo punto il paziente può sperimentare sintomi come depressione, senso di stanchezza persistente e apparentemente ingiustificato, aumento di peso non motivato da cambiamenti nella dieta. La durata è variabile, ma in alcuni tipi di tiroidite può essere permanente;
- Fase eutiroidea: ritorno “alla normalità” dopo l’infiammazione. Può essere una fase temporanea, e precedere una nuova infiammazione, oppure rappresentare una guarigione completa, a seconda dei casi.

Tipologie di tiroidite
Come abbiamo accennato, non esiste una sola tipologia di tiroidite, ma ne esistono diverse, con diverse cause e diversi possibili trattamenti.
- Tiroidite di Hashimoto. È la forma più comune, ed è una condizione cronica che richiede cure e trattamenti a lungo termine. Si tratta infatti di una vera e propria forma autoimmune, nella quale il sistema immunitario attacca erroneamente la tiroide, danneggiandola e causando una riduzione nella produzione di ormoni, condizione detta ipotiroidismo;
- Tiroidite di Riedel. Piuttosto rara, si tratta di un’infiammazione cronica accompagnata da fibrosi della tiroide, ovvero sostituzione del tessuto tiroideo con tessuto fibroso (Zala et al., 2020).
- Tiroidite silente, anche detta tiroidite post-partum, poiché tende a svilupparsi entro pochi mesi dal parto ed è generalmente priva di sintomatologia dolorosa. Nella maggior parte dei casi tende a risolversi, tuttavia può potenzialmente causare ipotiroidismo permanente;
- Tiroidite subacuta, anche detta tiroidite di de Quervain, di origine virale. La sintomatologia comprende dolore nella zona del collo, dove la tiroide è situata, e febbre o febbricola. È temporanea, e tende a risolversi a seguito della cura dell’infezione virale;
- Tiroidite infettiva acuta, anch’essa temporanea e causata da un’infezione batterica. Viene solitamente trattata con l’uso di antibiotici;
- Tiroidite da farmaci o da radiazioni. Viene causata da fattori esterni, come appunto determinati trattamenti, come la radioterapia, oppure farmaci.
Rivolgiti a uno dei nostri professionisti per un piano alimentare adatto alle tue esigenze
- Trova il professionista migliore per te
- Il primo colloquio è gratuito
- Fai le visite da casa, o da dove vuoi
Cause della tiroidite
Come abbiamo avuto modo di vedere, esistono diversi tipi di tiroidite, dovuti a cause differenti.
In alcuni casi, come la tiroidite di Hashimoto, sono gli anticorpi ad attaccare erroneamente la tiroide, spesso con conseguenze permanenti.
Come per molte malattie autoimmuni, ancora non è ancora ben chiaro quali meccanismi causino l’insorgenza del disturbo.
Vi sono poi forme di tiroidite causate da infezioni virali o batteriche, spesso accompagnate da infezioni delle vie respiratorie superiori. Si tratta di forme perlopiù temporanee, e la tiroide torna a produrre ormoni normalmente una volta curata l’infezione.
Vi sono,infine, forme di tiroidite causate da fattori esterni, come quelle indotte da radiazioni o da particolari tipologie di farmaci.
Per questo, è importante non solo diagnosticare la tiroidite, ma anche e soprattutto individuare le cause alla base, per poter intraprendere un trattamento efficace.
Fattori di rischio: chi è più a rischio di sviluppare la tiroidite?
Potenzialmente la tiroidite può colpire chiunque, tuttavia vi sono alcuni fattori di rischio. Tra questi:
- Il sesso femminile risulta essere maggiormente colpito, e in particolare la tiroidite di Hashimoto risulta molto più comune nelle donne, e soprattutto nella fascia d’età che va dai 30 ai 50 anni. Occorre inoltre tenere presente che le donne sono soggette alla già citata tiroidite post-partum.
- L’età. Tendenzialmente, la tiroidite si sviluppa soprattutto nella fascia d’età tra i 30 e i 50 anni;
- Eventuali terapie mediche. Come abbiamo visto, infatti, alcuni tipi di tiroidite si sviluppano a seguito di alcuni trattamenti medici a base di radiazioni o farmaci particolari.
- La presenza di altre malattie autoimmuni, come il diabete di tipo 1.

Sintomi della tiroidite: come riconoscerli?
I sintomi della tiroidite sono diversi, a seconda della tipologia di tiroidite e della fase in cui si trova la malattia.
Tra i sintomi più comuni della tiroidite ricordiamo:
- Nella fase tireotossica, ovvero quando la tiroide rilascia una quantità eccessiva di ormoni nel sangue:
- Tachicardia;
- Aumento dell’appetito;
- Perdita di peso apparentemente ingiustificata;
- Sensazione di nervosismo e ansia persistenti;
- Disturbi del sonno;
- Tremori;
- Sudorazione eccessiva.
- Nella fase ipotiroidea, ovvero quando la tiroide rilascia una quantità insufficiente di ormoni, che spesso segue la fase tireotossica:
- Sensazione di stanchezza, debolezza e malessere persistenti;
- Stipsi;
- Aumento di peso apparentemente ingiustificato;
- Depressione e difficoltà di concentrazione.
Inoltre, alcuni tipi di tiroidite, soprattutto quelli causati da infezioni virali o batteriche possono causare:
- Dolore nella zona in cui è presente la tiroide, ovvero la zona anteriore del collo;
- Gonfiore;
- Ingrossamento della tiroide, con la comparsa del cosiddetto gozzo tiroideo.
Possibili complicazioni: conseguenze a breve e lungo termine
Alla lunga, ipotiroidismo e ipertiroidismo possono causare complicazioni anche gravi, in primis per via degli squilibri metabolici cui sottopongono l’organismo.
Ulteriori, possibili complicazioni, sono:
- Alterazioni del tono dell’umore;
- Disturbi cardiovascolari, con un rischio maggiore di aritmie, aumento del colesterolo nel sangue, ipertensione;
- Possibilità di sviluppare la cosiddetta tempesta tiroidea. Si tratta di una complicazione grave ma piuttosto rara, che insorge qualora l’ipertiroidismo non venga trattato a lungo termine. Sostanzialmente, la tiroide rilascia una grossa quantità di ormoni “tutta insieme”, con conseguenze anche molto gravi per l’organismo.
Tuttavia, tali complicazioni possono venire attenuate, e nella maggior parte completamente eliminate, con un trattamento adeguato della malattia.
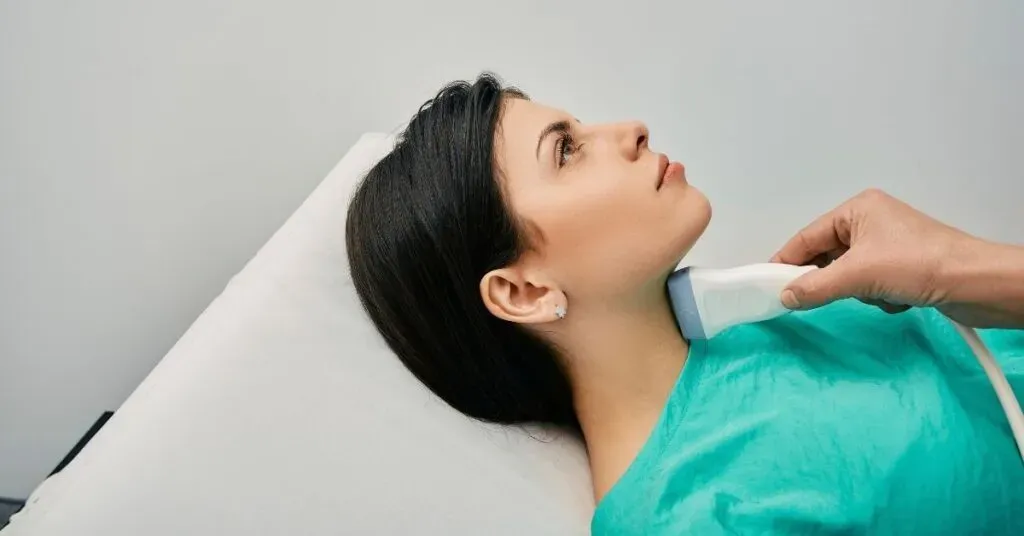
Diagnosi: quali esami fare per la tiroidite?
Generalmente, il primo passo per diagnosticare la tiroidite è la valutazione dei sintomi, di cui parleremo nei paragrafi successivi. Qualora il medico confermi la possibile diagnosi si passa poi a una serie di esami specifici per confermare l’infiammazione e determinare le cause che ne hanno favorito l’insorgenza.
Gli strumenti più usati per diagnosticare la tiroidite sono:
- Esami della funzionalità tiroidea, misurando i livelli degli ormoni tiroidei presenti nel sangue;
- Ecografia della tiroide;
- Test degli anticorpi, per valutare la presenza o meno di una forma autoimmune;
- Esami del sangue.
Come si cura la tiroidite? Trattamenti e farmacologici e dieta
Come si cura la tiroidite, oppure, nel caso delle forme croniche, come si tratta? Il trattamento ovviamente varia a seconda della tipologia e delle cause sottostanti.
Trattamento farmacologico: tiroiditi croniche o virali
Generalmente, qualora la tiroidite progredisca verso l’ipotiroidismo, il trattamento farmacologico più comune è la somministrazione di ormoni sintetici, che “sostituiscono” quelli che non vengono più prodotti dalla ghiandola.
Qualora ci troviamo di fronte ad una tiroidite cronica, tali ormoni devono essere assunti regolarmente per tutta la vita; altrimenti, in casi come la tiroidite post-partum il trattamento è di solito temporaneo e può durare da qualche settimana a diversi mesi, ovviamente sotto stretto controllo medico.
Per le tiroiditi causate da infezioni batteriche o virali sono ovviamente previsti farmaci differenti, che vanno a curare l’infezione sottostante.
Dieta: cosa mangiare e cosa non mangiare per la tiroidite?
Partiamo da un presupposto, ovvero che non esiste una vera e propria dieta in grado di “curare” o di “causare” la tiroidite. Tuttavia, come spesso accade, una dieta equilibrata può favorire la salute della tiroide, e limitare l’insorgenza di disturbi e malattie. Può, inoltre, essere di supporto alle terapie.
Una dieta per la tiroidite dovrebbe contenere quantità adeguate di:
- Frutta e verdura, in particolare vegetali ricchi di antiossidanti;
- Grassi insaturi, i cosiddetti “grassi buoni”, contenuti ad esempio nell’olio extravergine d’oliva;
- Alimenti ricchi di omega-3 e omega-6, come il pesce azzurro e la frutta secca a guscio.
Infine, cosa non mangiare con la tiroidite? Alcuni alimenti che potrebbero contribuire ad infiammare, o aggravare l’infiammazione della ghiandola, sono:
- Cibi eccessivamente grassi;
- Cibi ricchi di zuccheri aggiunti;
- Carni grasse, lavorate, o insaccati;
- Latticini.
Anche la caffeina andrebbe limitata.
Bibliografia
Thyroiditis: evaluation and treatment. — AAFP
Quintero, B. M., Yazbeck, C., Sweeney, L. B. (2021)
Postpartum thyroiditis. — Clinical Obstetrics & Gynecology, 62(2), pp. 359-364
Nguyen, C. T., Mestman, J. H. (2018)
Long-term outcome of subacute thyroiditis. — Experimental and Clinical Endocrinology & Diabetes, 128(11), pp. 703-708
Görges, J., Ulrich, J., Keck, C., Müller-Wieland, D., Diederich, S., Janssen, O. E. (2018)
Riedel thyroiditis. — The Journal of Clinical Endocrinology & Metabolism, 105(9), pp. e3469-e3481
Zala, A., Berhane, T., Juhlin, C. C, Calissendorff, J., Falhammar, H. (2019)
Nutritional Management of Thyroiditis of Hashimoto — International Journal of Molecular Sciences, 23(9), pp. 5144-5144
Danailova, Y., Velikova, T., Nikolaev, G.,, Mitova, Z., Shinkov, A., Gagov, H., Konakchieva, R. (2021)